Un vaccin universel pourrait protéger contre la grippe, la COVID-19 et les rhumes, selon des chercheurs
Un nouveau vaccin administré par spray nasal agit en mobilisant les défenses immunitaires les plus larges de l’organisme face à une diversité de menaces potentielles.
- 27 mars 2026
- 5 min de lecture
- par Priya Joi
En bref
- Un vaccin expérimental a protégé des souris contre plusieurs menaces respiratoires, dont la grippe, les coronavirus, les virus du rhume et la pneumonie bactérienne, en activant une réponse immunitaire large plutôt qu’en ciblant un agent pathogène unique.
- Cette approche a permis de réduire fortement la charge virale et de prévenir les formes graves de maladie pulmonaire chez les animaux vaccinés.
- Ces résultats constituent une première preuve de concept. Ils n’ont pas encore été testés chez des animaux de plus grande taille ni chez l’humain, mais pourraient ouvrir la voie à un vaccin respiratoire universel, évitant des rappels annuels multiples pour suivre l’évolution des souches.
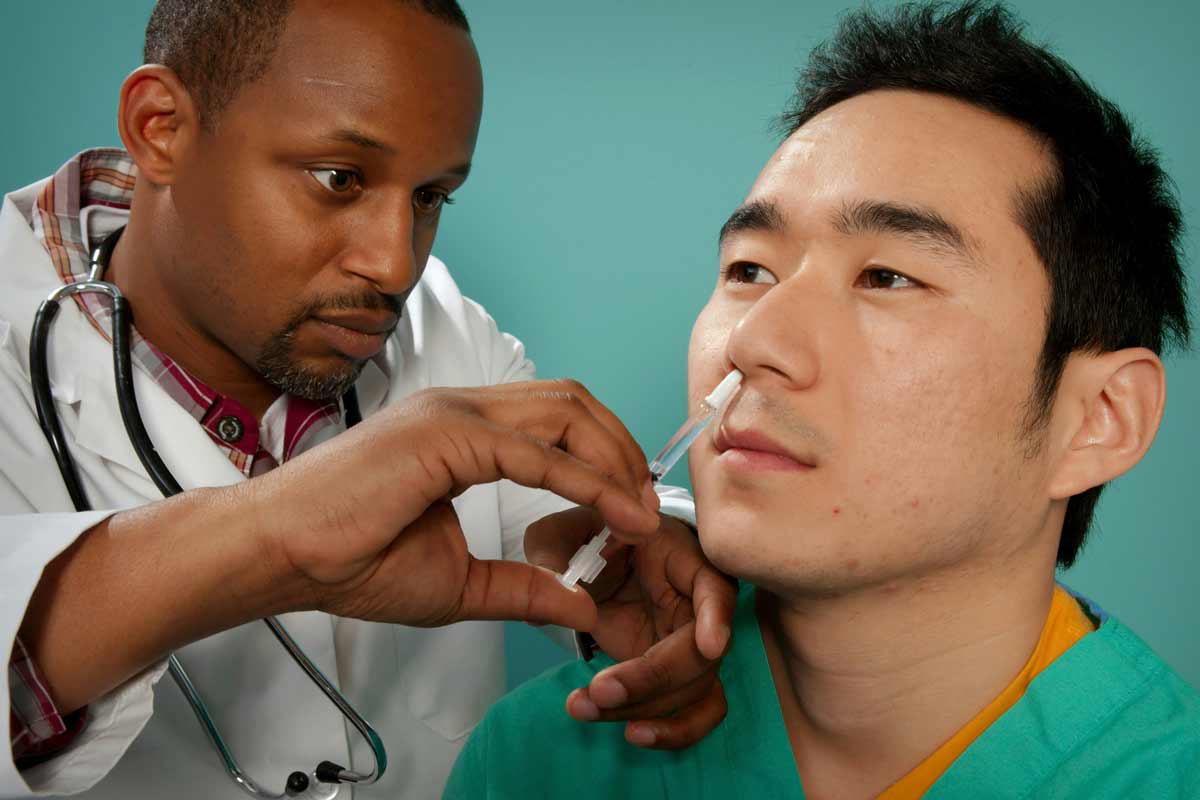
Les premières études d’un nouveau vaccin administré en une seule pulvérisation nasale suggèrent qu’il pourrait protéger contre l’ensemble des virus respiratoires, y compris la COVID-19, la grippe et le rhume, ainsi que contre les infections pulmonaires bactériennes et même les allergies, selon les chercheurs.
Le vaccin, testé chez la souris et publié dans la revue Science, correspond à ce que les scientifiques cherchent depuis des décennies : un vaccin universel capable de protéger contre de multiples menaces respiratoires sans nécessiter de mise à jour à chaque mutation d’un agent pathogène.
S’il fonctionne chez l’humain, il pourrait remplacer le cycle annuel des vaccins contre la grippe et des rappels contre la COVID-19, et offrir une protection immédiate face à la prochaine pandémie.
« Je pense que nous disposons d’un vaccin universel contre des menaces respiratoires diverses », a déclaré Bali Pulendran, professeur de microbiologie et d’immunologie à Stanford Medicine et responsable de cette recherche.
Rompre le cycle
Ce qui rend l’approche de l’équipe révolutionnaire, c’est qu’elle rompt avec la manière dont les vaccins ont généralement fonctionné pendant plus de deux siècles.
Depuis les années 1790, tous les vaccins reposent sur la spécificité antigénique : ils imitent un élément distinctif d’un agent pathogène afin de préparer l’organisme à reconnaître précisément cette menace.
Depuis lors, une forme de course s’est engagée entre les agents pathogènes et les fabricants de vaccins. Le pathogène évolue pour échapper à l’immunité induite par le vaccin, le vaccin est modifié pour cibler la nouvelle version du pathogène, celui-ci mute à nouveau, et ainsi de suite.
C’est pourquoi nous avons besoin d’un nouveau vaccin contre la grippe chaque année et pourquoi les vaccins contre la COVID-19 doivent être régulièrement actualisés à mesure que le virus évolue.
L’équipe de Pulendran a choisi de ne pas cibler des agents pathogènes spécifiques. Elle a plutôt cherché à reproduire la manière dont les cellules immunitaires communiquent entre elles pour préparer les défenses de l’organisme lors d’une infection.
Elle a ainsi développé un vaccin qui amplifie la capacité naturelle du système immunitaire à répondre à toute menace visant les poumons, qu’elle soit virale, bactérienne ou allergique.
Deux systèmes
La plupart des vaccins ciblent le système immunitaire adaptatif. Il s’agit de l’arme de précision de l’organisme, qui produit des anticorps et des cellules spécialisées appelées lymphocytes T, conçus pour attaquer des agents pathogènes spécifiques.
L’immunité adaptative possède une excellente mémoire : elle peut reconnaître un agent pathogène des années après une première exposition. Mais elle est lente : la mise en place d’une réponse complète prend généralement deux semaines, et elle est spécifique à un seul agent pathogène.
Le système immunitaire inné fonctionne différemment. Il est composé de cellules généralistes telles que les macrophages, les neutrophiles et les cellules dendritiques, qui attaquent tout ce qu’elles identifient comme dangereux. L’immunité innée s’active en quelques minutes et peut faire face à des menaces variées, mais elle était jusqu’ici considérée comme trop éphémère pour être utilisée dans un vaccin.
L’équipe de Pulendran s’est alors posé la question : et si l’immunité innée pouvait être rendue durable ?
Cette idée est issue de travaux menés par son équipe en 2023 sur le vaccin BCG contre la tuberculose, l’un des vaccins les plus utilisés au monde. Des études suggéraient qu’il pourrait protéger les nourrissons contre des infections au-delà de la tuberculose, sans que le mécanisme soit clairement compris.
Le laboratoire de Pulendran a montré que des lymphocytes T recrutés dans les poumons lors de la réponse adaptative envoyaient des signaux chimiques aux cellules de l’immunité innée, les maintenant actives pendant des mois plutôt que quelques jours.
Le nouveau vaccin testé par l’équipe, appelé GLA-3M-052-LS+OVA, reproduit synthétiquement ce processus de signalisation. Il contient des composés qui stimulent directement les cellules immunitaires innées dans les poumons, les plaçant en état d’alerte. Il inclut également un antigène protéique inoffensif – l’ovalbumine, issue de l’œuf – qui attire les lymphocytes T vers les poumons. Ces cellules T prolongent ensuite la réponse innée grâce à leurs propres signaux, les cytokines.
Protection par voie nasale
Dans cette étude, des souris ont reçu le vaccin GLA-3M-052-LS+OVA par voie nasale, certaines recevant plusieurs doses à une semaine d’intervalle. Chaque souris a ensuite été exposée à un type de virus respiratoire. Trois doses du vaccin ont protégé les animaux contre le SARS-CoV-2 et d’autres coronavirus pendant au moins trois mois.
À l’inverse, les souris non vaccinées sont tombées gravement malades. Elles ont développé une inflammation pulmonaire sévère, des charges virales élevées et sont souvent décédées. Les souris vaccinées ont toutes survécu, et leurs poumons étaient presque totalement débarrassés du virus.
L’équipe de recherche a ensuite testé des bactéries : Staphylococcus aureus et Acinetobacter baumannii, deux causes majeures de pneumonies nosocomiales. Là encore, les souris vaccinées étaient protégées.
Enfin, les chercheurs ont testé des allergènes. Les souris exposées à des protéines d’acariens, un déclencheur majeur de l’asthme, développent habituellement des voies respiratoires enflammées et encombrées de mucus. Chez les souris vaccinées, les voies respiratoires sont restées dégagées.
Pour aller plus loin
Double effet
Ce qui rend ce vaccin efficace, c’est son double effet sur les défenses respiratoires. La réponse innée qu’il déclenche place les poumons dans un état d’alerte renforcé, réduisant la charge virale d’un facteur pouvant atteindre 700. Dans un second temps, il accélère la capacité de l’organisme à lancer une réponse ciblée, ramenant le délai de réaction de deux semaines à trois jours.
Les chercheurs expliquent que même si le virus « passe entre les mailles du filet » de la réponse innée, il sera confronté à une réponse adaptative robuste.
La prochaine étape consiste en des essais chez l’humain. L’équipe de Pulendran espère commencer par des tests de sécurité, suivis d’études d’exposition contrôlée si le vaccin s’avère sûr. Selon lui, deux doses administrées par spray nasal devraient probablement suffire chez l’humain.
« Imaginez un spray nasal administré à l’automne qui vous protège contre tous les virus respiratoires, y compris la COVID-19, la grippe, le virus respiratoire syncytial et le rhume, ainsi que contre la pneumonie bactérienne et les allergènes du début du printemps », a déclaré Pulendran. « Cela transformerait la pratique médicale. »
Davantage de Priya Joi
Recommandé pour vous