Au Togo, les soins communautaires réduisent de près d'un tiers le risque de décès avant cinq ans
Pour seulement 10 USD par an et par personne, un modèle de soins de santé primaire intégré, conduit par des agents de santé communautaires, s’est avéré très efficace pour sauver des vies.
- 24 février 2026
- 6 min de lecture
- par Priya Joi

En bref
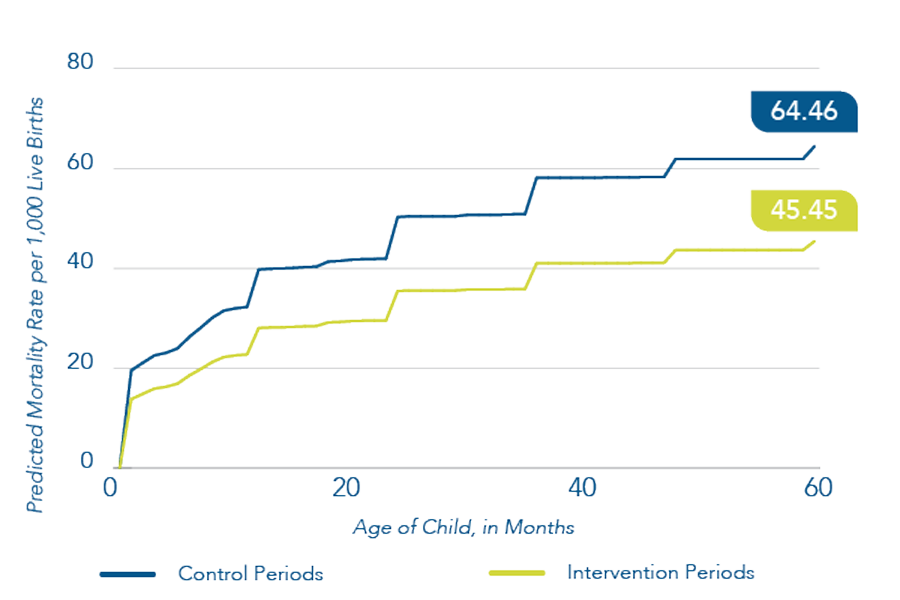
- Un modèle de soins de santé primaire intégré dans le nord du Togo a réduit de 29 % le risque de décès avant l’âge de cinq ans.
- L’approche combine des agents de santé communautaires proactifs, des soins sans frais directs et des centres de santé ruraux renforcés.
- Mis en œuvre à grande échelle, le programme revenait à environ 10 USD par personne et par an et a été conçu pour être déployé dans des contextes similaires dans les pays à revenu faible ou intermédiaire.
C’est un matin de semaine dans un centre de santé à Adabawere, un village du district de Kozah au Togo, en Afrique de l’Ouest, et Madeleine Biniwe Teou est une figure bien connue. Une agente de santé communautaire (ASC) soutenue par Integrate Health depuis plus d’une décennie, elle joue un rôle essentiel entre la communauté et le centre de santé local. Ce matin-là, elle aide le personnel infirmier à organiser une journée de vaccination : elle remplit des carnets de vaccination, planifie des rendez-vous de suivi et recense les enfants qui ont manqué des doses. « Nous sommes formés. Nous savons ce que nous faisons », dit-elle.
Mais sa journée de travail commence au lever du soleil, avant même qu’elle n’ait quitté la maison. « Le matin, quand je me réveille, des femmes sont déjà à ma porte : certaines pour la planification familiale, d’autres amènent des enfants qui ne se sentent pas bien. Je les soigne à domicile avant de partir sur le terrain vers 07 h 30. » Elle parcourt les maisons à la recherche de cas, dépiste le paludisme, la pneumonie, la malnutrition et la diarrhée, surveille les femmes enceintes et oriente les cas graves vers le centre de santé..
Derrière les routines quotidiennes d’agents comme Madeleine se trouve une approche du système de santé intégrée – aujourd’hui évaluée dans un grand essai clinique. Cet essai, qui a testé le Programme de soins primaires intégrés (Integrated Primary Care Program, IPCP) dans le nord du Togo, a réduit de 29 % le risque de décès des enfants de moins de cinq ans, et ce, pour un coût d’environ 10 USD par personne et par an.
Des soins primaires pour tous
À un moment où l’Organisation mondiale de la santé et les États membres se concentrent sur l’inscription des soins de santé primaires comme fondement de la couverture sanitaire universelle, l’expérience de Integrate Health au Togo offre une vision fondée sur des données de ce que pourrait être cette réalité sur le terrain. C’est ce qu’explique la co-auteure Jessica Haughton, pédiatre et collaboratrice de Integrate Health, une ONG basée à New York dont la mission est de rendre les soins de santé primaires accessibles à tous.
Pour aller plus loin
L’étude, publiée dans la revue Pediatrics en novembre 2025, a testé un modèle qui combine l’élimination des frais directs pour les soins, les interventions proactives des agents de santé communautaires, un mentorat clinique ainsi que des améliorations structurelles des centres de santé dans des pays comme le Togo, où les pénuries de professionnels de santé sont critiques – il n’y a qu’un médecin pour 10 000 habitants.
Haughton souligne que l’objectif de leur étude était de démontrer qu’un modèle intégré permettant de réduire la mortalité infantile d’un tiers « est possible ailleurs à faible coût et peut être reproduit dans des zones rurales avec peu de médecins ».
Relier les services
Integrate Health (que Gavi finance en partie) a d’abord testé l’IPCP dans une étude pilote auprès de 10 022 ménages, co-mise en œuvre par le ministère de la Santé du nord du Togo, qui avait déjà montré une réduction de 30 % du risque de mortalité infantile entre 2015 et 2020. Lorsque le programme a été déployé à grande échelle, il a produit une réduction similaire de 29 % du risque de décès chez les enfants de moins de cinq ans. L’expansion couvre quatre districts, plus de 180 000 personnes, et l’échantillon de l’étude comprenait 50 404 ménages sur cinq ans.
Le programme a été conçu pour lever toutes les barrières potentielles à l’accès aux soins dans une zone rurale. À l’échelle des structures, des mentors cliniques visitent les centres de santé ruraux pour soutenir les infirmiers dans des tâches comme la planification de la saison du paludisme, la garantie de stocks en pharmacie et l’application de protocoles cliniques. Des soutiens structurels apportent également des éléments de base comme l’électricité et l’eau dans des centres qui en sont souvent dépourvus.
Les agents de santé communautaires « se rendent proactivement dans la communauté pour chercher les enfants malades, les bébés et les mères qui ont besoin de soins », encouragent les femmes à compléter leurs visites prénatales, vérifient les signes de danger et relient les familles aux structures. La suppression des frais pour les femmes et les enfants est l’élément final qui élimine une barrière importante à l’accès aux soins.
« Les effets de ces interventions se traduisent souvent par une meilleure couverture vaccinale, davantage de consultations, plus de visites prénatales, des enfants vus plus régulièrement et, de manière générale, un meilleur accès aux soins. C’est pourquoi nous pensons que la réduction de la mortalité infantile s’explique par l’approche intégrée que nous avons adoptée », explique Haughton.
Teou, en tant qu’agente de santé communautaire, a été témoin direct de cette transformation. « Quand nous avons commencé, j’ai vu énormément de cas de maladies graves. Des cas de méningite. Avant, on pouvait mettre un enfant au monde, mais il n’atteignait pas son cinquième anniversaire. »
L’introduction de la gratuité des soins dans le cadre du programme a tout changé : « Les mères n’hésitent plus à amener leurs enfants au centre de santé. Les femmes d’ici me disent souvent que l’argent qu’elles consacraient autrefois aux soins, elles peuvent désormais en garder une partie pour leur foyer. »
Les agents de santé communautaire sont essentiels
Camille Arimoto, responsable communication et plaidoyer de Integrate Health, a expliqué à VaccinesWork que dans les déclarations et résolutions mondiales, alors que les soins de santé primaires sont reconnus comme une pièce maîtresse de l’accès universel aux soins, « personne ne parle des agents de santé communautaires comme étant un élément critique de la prestation de ces soins ».
Le Dr Désiré Dabla, chef de la recherche de Integrate Health au Togo, a ajouté que des agents de santé communautaires formés, rémunérés et soutenus étaient essentiels au succès du programme. Pourtant, dans de nombreuses régions du monde, y compris en Afrique de l’Ouest, les agents de santé communautaires sont mal payés ou non rémunérés pour leur travail. Cela reflète un problème plus large des systèmes de santé des pays à revenu faible ou intermédiaire qui s’appuient sur des bénévoles pour fournir des soins communautaires – une étude du Center for Global Development estimant qu’en Afrique jusqu’à 86 % des agents sont non rémunérés.
Cependant, le coût de l’étude au Togo a été calculé en prenant en compte le fait que les agents de santé communautaires d’Integrate Health sont rémunérés, ce qui montre que ce modèle pourrait être économiquement viable pour des gouvernements.
Haughton conclut que l’organisation met désormais en œuvre l’IPCP en Guinée et espère étendre le modèle à d’autres pays d’Afrique de l’Ouest. « Voir les résultats de l’étude de cinq ans du programme étendu nous donne confiance dans son efficacité et des informations sur la manière d’améliorer la mise en œuvre à mesure que nous continuons à l’étendre et à rendre les soins de santé primaires accessibles à tous. »
Davantage de Priya Joi
Recommandé pour vous