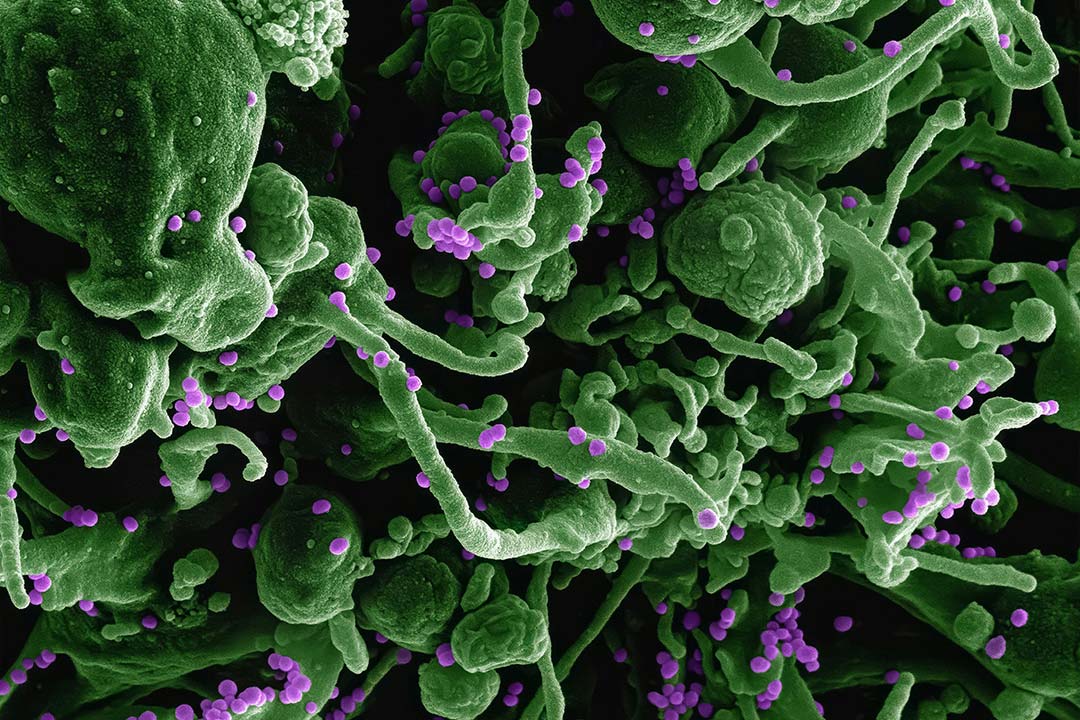
Cinq façons dont la crise climatique aggrave la résistance aux antimicrobiens
Les phénomènes météorologiques extrêmes, l'augmentation des températures, la pollution croissante et la surpopulation contribuent tous à l’aggravation de la résistance aux antimicrobiens.
- 28 novembre 2024
- 5 min de lecture
- par Linda Geddes
La résistance aux antimicrobiens (RAM) et le changement climatique figurent parmi les plus grands défis du siècle à venir, chacun ayant le potentiel de compromettre gravement notre santé et notre espérance de vie. La RAM est principalement due à la surconsommation ou à l’utilisation abusive de médicaments pour traiter des agents pathogènes tels que les bactéries et les champignons, tandis que le changement climatique provoque des événements météorologiques extrêmes qui ravagent des communautés dans le monde entier. À première vue, ces deux urgences peuvent sembler indépendantes, mais elles sont étonnamment liées.
1. Prévalence accrue des maladies
De nombreuses maladies sont sensibles au climat, et les changements de température et de conditions météorologiques favorisent la croissance, la survie et la propagation de maladies bactériennes, virales, parasitaires, fongiques et transmises par des vecteurs. Une étude portant sur 375 maladies infectieuses connues a révélé que 218 d’entre elles pourraient être aggravées par le changement climatique. Par exemple, le réchauffement des températures et les modifications des régimes pluviométriques étendent les zones géographiques des moustiques vecteurs du paludisme et facilitent la propagation de certains agents pathogènes fongiques, comme Coccidioides, responsable de la fièvre de la vallée.
Les déplacements massifs de populations facilitent la dissémination mondiale de microbes résistants et le transfert de gènes de résistance entre eux.
Les phénomènes météorologiques extrêmes, comme les inondations, peuvent submerger les infrastructures d’assainissement et de traitement des eaux usées, exposant davantage de personnes à des bactéries et virus présents dans le tube digestif. Cela provoque des épidémies de maladies telles que le choléra, la typhoïde et la polio. Ces événements peuvent aussi perturber l’accès aux services de santé, notamment la vaccination, augmentant les risques d’épidémies et d’urgences sanitaires.
La surutilisation et la mauvaise utilisation des antimicrobiens et des désinfectants sont des causes majeures de la RAM, et une prévalence accrue des maladies pourrait aggraver cette tendance.
2. Perturbation et déplacement de population
Les sécheresses et les inondations entraînent des déplacements de population, contraignant un plus grand nombre de personnes à vivre dans des camps surpeuplés, souvent dotés d’infrastructures sanitaires dégradées et d’un accès insuffisant à l’eau potable et à l’assainissement. Ces conditions favorisent la propagation des maladies et l’usage intensif d’antimicrobiens.
L’accès limité aux soins de santé peut également pousser les populations à s’automédiquer avec des antibiotiques, particulièrement dans les pays où la vente de médicaments est peu régulée, ou à ne pas suivre correctement leurs traitements, contribuant ainsi à la résistance antimicrobienne.
En parallèle, les déplacements massifs de populations facilitent la dissémination mondiale de microbes résistants et le transfert de gènes de résistance entre eux.
3. Exposition accrue aux polluants
Les eaux de crue constituent un autre vecteur de propagation de la résistance aux antibiotiques, car elles mettent en contact des bactéries avec des gènes de résistance présents dans les sols et les eaux usées. Les inondations transportent également des organismes résistants vers de nouvelles zones.
L’exposition aux métaux lourds toxiques présents dans ces eaux polluées aggrave la situation. Certaines bactéries ont développé une résistance aux métaux lourds, et les gènes correspondants sont souvent associés à ceux de la résistance aux antibiotiques, regroupés dans des cassettes génétiques mobiles. Ces bactéries résistantes aux métaux survivent mieux dans les eaux polluées, augmentant ainsi l’abondance d’organismes résistants aux antibiotiques.
4. Malnutrition accrue
Les inondations et sécheresses peuvent provoquer des pénuries alimentaires ou une alimentation pauvre en nutriments, entraînant la malnutrition. Les systèmes immunitaires affaiblis des personnes mal nourries les rendent moins aptes à combattre les infections, augmentant la fréquence et la gravité des maladies, et donc la consommation d’antibiotiques et d’autres antimicrobiens.
Des études montrent que les enfants mal nourris hébergent davantage de bactéries multirésistantes dans leur microbiote intestinal et sont plus vulnérables aux infections. Des recherches sur des souris ont également révélé qu’une carence en micronutriments essentiels peut perturber le microbiote intestinal, entraînant une prolifération de pathogènes opportunistes. Les souris carencées abritaient également davantage de gènes bactériens liés à la résistance aux antibiotiques.
Pour aller plus loin
5. Insécurité alimentaire croissante
Le changement climatique devrait augmenter la prévalence des maladies affectant les plantes et les animaux, exerçant une pression supplémentaire sur les systèmes alimentaires. Les agriculteurs et éleveurs ont longtemps eu recours aux agents antimicrobiens pour prévenir et traiter ces maladies, tout en maximisant les rendements. Les effets du changement climatique pourraient accentuer cette dépendance.
Par exemple, dans les zones rurales autour de Bangalore, en Inde, de nombreux agriculteurs se tournent vers l’élevage de volailles en réponse aux pénuries d’eau et aux températures élevées qui affectent la productivité agricole. Cependant, ces températures plus élevées augmentent également le stress thermique chez les poulets de chair, réduisant leur immunité et les rendant plus vulnérables aux infections bactériennes. Cela entraîne une demande accrue d’antibiotiques. Par ailleurs, le stress thermique provoque des symptômes tels qu’une diminution de l’appétit ou des diarrhées, que des agriculteurs moins expérimentés pourraient traiter à tort avec des antibiotiques, renforçant ainsi le risque de résistance.
Une diminution de l’efficacité des antimicrobiens pour traiter les maladies végétales et animales pourrait menacer les moyens de subsistance de millions d’agriculteurs, plongeant davantage de personnes dans l’extrême pauvreté. Cela risquerait d’aggraver les pénuries alimentaires et de faire grimper les taux de malnutrition, augmentant ainsi la demande d’antibiotiques pour soigner les maladies humaines. La santé humaine étant étroitement liée à celle des animaux et à notre environnement, de nombreuses maladies animales actuelles ou émergentes sont susceptibles de se transmettre à l’homme.
Le changement climatique et la résistance aux antimicrobiens constituent une menace grave et urgente pour la santé publique mondiale. Ils nécessitent le renforcement des mesures préventives, comme la vaccination systématique et une surveillance accrue des maladies, afin de limiter les risques d’épidémies, en particulier dans les pays à revenu faible ou intermédiaire. Les vaccins peuvent aussi jouer un rôle clé dans la prévention de la résistance aux antimicrobiens en réduisant les taux d’infection et la dépendance aux traitements antimicrobiens.
Davantage de Linda Geddes
Recommandé pour vous