Le vaccin contre le VPH fait disparaître les cancers liés au papillomavirus : la preuve en chiffres
Plus de dix ans après le lancement des premiers programmes de vaccination contre le VPH, des données issues de plusieurs pays montrent une baisse spectaculaire des cancers du col de l’utérus et des lésions précancéreuses, confirmant que les vaccins contre le VPH sont à la fois hautement efficaces et extrêmement sûrs.
- 21 novembre 2025
- 8 min de lecture
- par Linda Geddes

Des études de référence démontrant l’efficacité réelle des vaccins contre le VPH
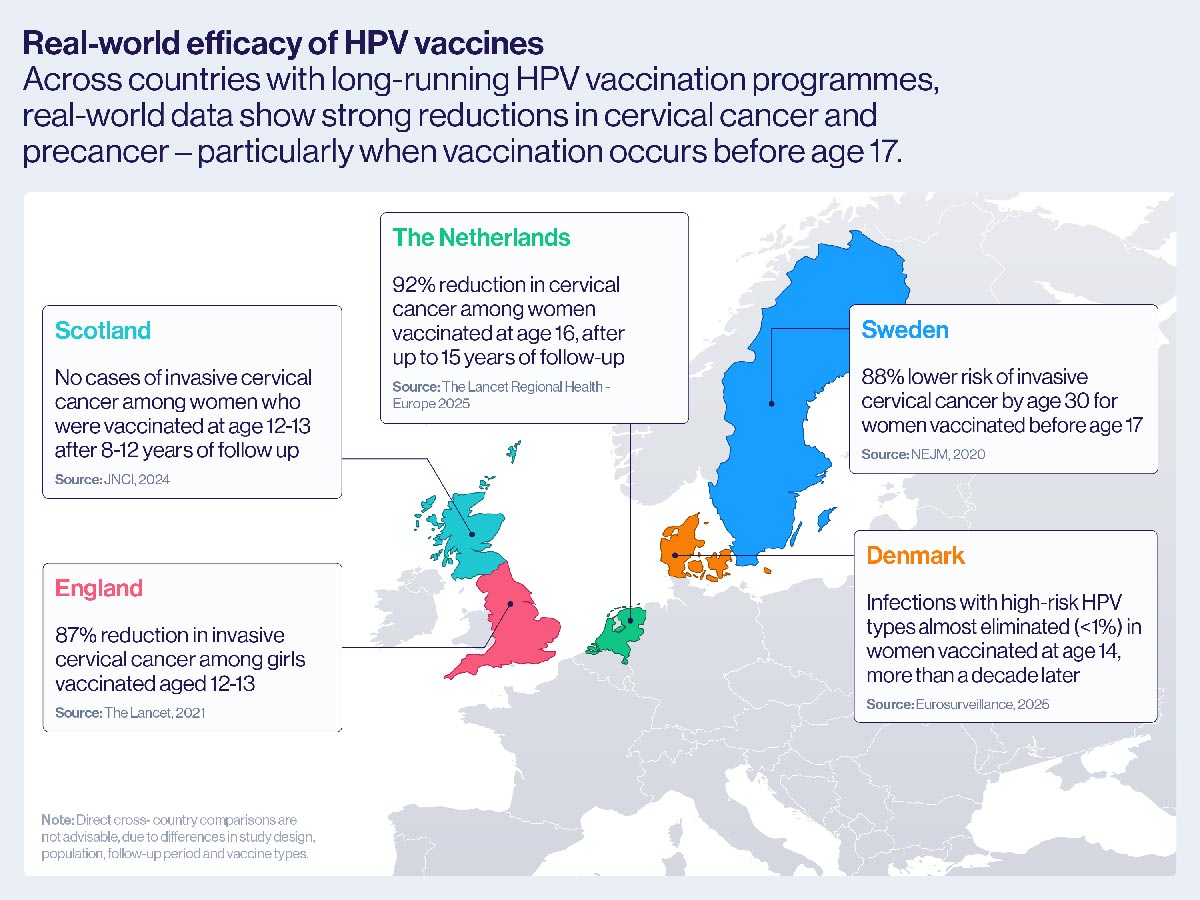
ÉCOSSE : Une étude en population générale portant sur l’ensemble des femmes nées en Écosse entre le 1er janvier 1988 et le 5 juin 1996, reliant les données de vaccination, de dépistage du col de l’utérus et des registres du cancer, n’a identifié aucun cas de cancer invasif du col de l’utérus chez celles ayant reçu le vaccin bivalent contre le VPH (Cervarix) à l’âge de 12 ou 13 ans, après 8 à 12 ans de suivi.
PAYS-BAS : Une étude nationale par appariement de données combinant informations sur la vaccination, l’anatomopathologie et les registres du cancer pour 103 059 femmes néerlandaises a montré que celles entièrement vaccinées avec le vaccin bivalent contre le VPH (Cervarix) à l’âge de 16 ans présentaient un risque réduit de 92 % de cancer du col de l’utérus et de 81 % de lésions précancéreuses sévères, après un suivi pouvant aller jusqu’à 15 ans, confirmant une protection solide au moins jusqu’à l’âge de 30 ans.
DANEMARK : Une étude menée auprès de 8 659 femmes vaccinées avec le vaccin quadrivalent contre le VPH (Gardasil) à l’âge de 14 ans, et suivies dans le cadre du programme national de dépistage du col de l’utérus, a montré que les infections par des types de VPH à haut risque étaient presque éliminées plus de dix ans plus tard.
Les vaccins contre le papillomavirus humain (VPH) ont été conçus pour bloquer les souches du virus les plus susceptibles de provoquer des cancers.
Mais comme le cancer du col de l’utérus peut mettre de nombreuses années à se développer, l’impact complet de ces vaccins – introduits il y a moins de vingt ans – ne devient véritablement visible que maintenant.
Plusieurs études publiées ces dernières années montrent que, dans les pays ayant adopté précocement la vaccination contre le VPH, les taux de pathologies du col de l’utérus chutent de manière spectaculaire.
Lancés pour la première fois aux États-Unis en 2006 – puis rapidement au Canada, en Australie et dans plusieurs pays européens – ces vaccins bénéficient aujourd’hui de près de vingt ans de données probantes.
Les chercheurs suédois ont observé une réduction de 87 % des cancers invasifs du col de l’utérus et de 97 % des lésions précancéreuses de haut grade chez les jeunes femmes vaccinées à l’âge de 12 ou 13 ans.
Ces données montrent de manière constante que les vaccins contre le VPH sont non seulement sûrs, mais remarquablement efficaces, entraînant une baisse nette des lésions précancéreuses du col de l’utérus comme du cancer lui-même.
Aujourd’hui, plus de 158 pays ont intégré ces vaccins dans leurs programmes nationaux, et ce chiffre continue d’augmenter. Nous retraçons l’évolution des connaissances scientifiques sur la vaccination contre le VPH, des premiers essais cliniques aux données en conditions réelles, et ce que les études les plus récentes révèlent de leur impact à long terme.
Chronologie
- 2006 : Premières autorisations de mise sur le marché des vaccins contre le VPH aux États-Unis, au Canada et dans l’Union européenne. Les États-Unis commencent la vaccination des jeunes filles contre le VPH.
- 2007 : L’Australie, le Canada, la Belgique, la France, l’Allemagne et l’Italie lancent des programmes nationaux de vaccination contre le VPH, suivis par d’autres pays européens en 2008.
- 2009 : L’Organisation mondiale de la santé (OMS) publie une position officielle recommandant la vaccination systématique des jeunes filles contre le VPH dans les programmes nationaux de vaccination, lorsque cela est possible.
- 2012 : En 2012, au moins 39 pays ont intégré le vaccin contre le VPH dans leurs programmes nationaux de vaccination.
- 2012 : Gavi commence à financer l’introduction de programmes de vaccination contre le VPH et des projets pilotes dans les pays éligibles.
- 2014 : Gavi annonce avoir soutenu la vaccination complète de plus de 3,9 millions de jeunes filles contre le VPH.
- 2016 : L’OMS recommande aux pays d’envisager une stratégie de cohortes multi-âges, incluant les filles âgées de 9 à 14 ans lors de l’introduction du vaccin, afin d’en accélérer les bénéfices.
- 2019 : À cette date, plus de 100 pays dans le monde ont intégré le vaccin dans leur calendrier national de vaccination.
- 2022 : L’OMS recommande la possibilité d’un schéma vaccinal simplifié à une seule dose.
- 2022 : Gavi relance son programme VPH avec plus de 600 millions de dollars américains d’investissements supplémentaires et se fixe pour objectif d’atteindre 86 millions d’adolescentes d’ici fin 2025.
- 2023 : Fin 2023, 38 pays avaient lancé des programmes nationaux de vaccination contre le VPH avec le soutien de Gavi.
- 2025 : En novembre 2025, 158 pays dans le monde ont intégré la vaccination contre le VPH dans leurs programmes nationaux, et Gavi annonce estimer avoir atteint 86 millions de jeunes filles.
Que disaient les premiers essais sur l’efficacité du vaccin contre le VPH ?
En 2006, le tout premier vaccin contre le VPH au monde – Gardasil – a été approuvé par la Food and Drug Administration (FDA) américaine.
Conçu pour protéger contre quatre types de papillomavirus humains (VPH), dont les deux principales souches responsables de cancers (16 et 18), Gardasil a marqué un tournant historique dans la lutte contre le cancer du col de l’utérus.
Un an plus tard, les résultats d’un essai clinique majeur ont été publiés dans le New England Journal of Medicine. Menée auprès de plus de 12 000 jeunes femmes dans 13 pays, l’étude suggérait que Gardasil était efficace à 98 % pour prévenir les lésions cervicales de haut grade – précurseurs du cancer du col de l’utérus – causées par les types de VPH 16 et 18.
L’efficacité était plus faible (44 %) lorsque les femmes ayant déjà été infectées par ces types de VPH étaient incluses dans l’analyse – ce qui explique en grande partie pourquoi le vaccin est proposé aux jeunes filles avant le début de leur vie sexuelle.
En Écosse, des données issues des registres du cancer publiées en 2024 ont révélé un résultat encore plus remarquable : après plus de dix ans de vaccination contre le VPH, aucun cas de cancer du col de l’utérus n’a été enregistré chez les femmes ayant reçu le vaccin à l’âge de 12 ou 13 ans.
Ces résultats ont démontré que le vaccin pouvait prévenir les modifications cellulaires précoces conduisant au cancer du col de l’utérus. Mais qu’en était-il des autres types de VPH à haut risque ?
En 2009, une étude publiée dans The Lancet sur un autre vaccin récemment approuvé, Cervarix – qui protège contre deux types de VPH à haut risque (16 et 18) – est venue élargir la base de preuves.
Mené auprès de plus de 18 000 femmes âgées de 15 à 25 ans, l’essai a montré non seulement une forte efficacité contre les lésions précancéreuses causées par les VPH 16 et 18, mais aussi une protection croisée contre trois autres types de VPH cancérigènes non couverts par le vaccin (31, 33 et 35).
C’était la première fois qu’un vaccin contre le VPH démontrait une protection claire au-delà des souches ciblées, renforçant l’espoir d’une prévention encore plus large du cancer du col de l’utérus.
Ces essais ont prouvé l’efficacité des vaccins contre le VPH en conditions contrôlées, mais la véritable épreuve restait à venir : dans quelle mesure permettraient-ils de prévenir la maladie dans la vie réelle – en particulier les cancers du col de l’utérus, qui peuvent mettre des décennies à se développer après une infection par le VPH ?
Quelle est l’efficacité des vaccins contre le VPH face au cancer du col de l’utérus ?
La première grande étude en conditions réelles a été publiée dans le New England Journal of Medicine en 2020, à partir des données du programme national de vaccination suédois.
La Suède a commencé à proposer le vaccin quadrivalent en quatre doses, Gardasil, aux jeunes filles âgées de 13 à 17 ans dès 2007. En 2012, le pays a élargi cette couverture aux filles et aux jeunes femmes âgées de 13 à 18 ans grâce à un programme de rattrapage, parallèlement au lancement d’un programme de vaccination en milieu scolaire ciblant les filles de 10 à 12 ans.
Les chercheurs ont suivi plus de 1,6 million de filles et de femmes sur une période de 11 ans afin d’évaluer l’incidence du cancer du col de l’utérus chez celles ayant reçu le vaccin.
Dans l’ensemble, elles présentaient un risque réduit de 63 % de développer un cancer invasif du col de l’utérus avant leurs 30 ans par rapport aux femmes non vaccinées. La protection était encore plus forte chez celles vaccinées avant l’âge de 17 ans, avec un risque réduit de 88 %.
Cela suggère que la vaccination contre le VPH a réduit la circulation de ces virus cancérigènes dans la population générale danoise – un phénomène connu sous le nom d’« immunité collective ».
Les preuves ne s’arrêtent pas là. En 2021, une étude publiée dans The Lancet a apporté des données en conditions réelles sur l’impact du vaccin bivalent contre le VPH en deux doses, Cervarix, à partir de données nationales anglaises.
Le pays avait lancé en 2008 un programme de vaccination en milieu scolaire destiné aux jeunes filles de 12 à 13 ans, et en croisant les registres nationaux de vaccination, de dépistage et du cancer, les chercheurs ont pu en mesurer les effets dans le temps.
Les chercheurs suédois ont observé une réduction de 87 % des cancers invasifs du col de l’utérus et de 97 % des lésions précancéreuses de haut grade chez les jeunes femmes vaccinées à l’âge de 12 ou 13 ans.
L’impact était plus limité chez les adolescentes plus âgées : celles vaccinées entre 14 et 16 ans ont vu une diminution de 75 % des taux de cancer du col de l’utérus, tandis que celles vaccinées entre 16 et 18 ans ont connu une réduction de 39 %.
Alors que les données à long terme continuent de s’accumuler et confirment leur sécurité et leur efficacité, le constat scientifique est clair : les vaccins contre le VPH fonctionnent, ils sont sûrs et ils rapprochent le monde de l’éradication définitive du cancer du col de l’utérus.
En Écosse, les données issues des registres du cancer publiées en 2024 ont révélé un résultat encore plus remarquable.
Après plus de dix ans de vaccination contre le VPH, aucun cas de cancer du col de l’utérus n’avait été enregistré chez les femmes ayant reçu le vaccin à l’âge de 12 ou 13 ans.
Bien qu’il soit possible que certaines de ces femmes développent encore un cancer à mesure qu’elles vieillissent, les chercheurs de l’Université de Strathclyde ayant mené l’étude ont qualifié ces résultats de « preuve solide à l’échelle de la population » démontrant que le programme scolaire protégeait toute une génération contre le cancer du col de l’utérus.
Les Pays-Bas sont venus renforcer ce corpus de données déjà conséquent. En 2025, des chercheurs ont publié dans The Lancet Regional Health – Europe les résultats de l’analyse de plus de dix ans de données nationales portant sur plus de 100 000 femmes éligibles au programme bivalent de vaccination contre le VPH dans le pays.
Ils ont constaté que les femmes entièrement vaccinées présentaient un risque environ 90 % plus faible de développer un cancer invasif du col de l’utérus que celles qui ne l’étaient pas – l’une des démonstrations en conditions réelles les plus probantes de l’impact du vaccin à ce jour.
Comment les vaccins contre le VPH protègent-ils les personnes non vaccinées ?
Au-delà de la protection des personnes vaccinées, des preuves émergentes suggèrent que les programmes de vaccination génèrent une protection collective, réduisant le risque de cancer du col de l’utérus même parmi celles qui ne sont pas vaccinées.
Avant l’introduction de la vaccination contre le VPH au Danemark en 2008, environ 15 à 17 % de la population était infectée par les deux principaux types de VPH responsables de cancers (16 et 18).
Cependant, une étude nationale récente, fondée sur l’analyse d’échantillons cervicaux collectés entre 2017 et 2024, a montré que la prévalence de ces types de VPH à haut risque était tombée en dessous de 1 % chez les femmes vaccinées, et à environ 5 % chez celles qui ne l’étaient pas.
Cela suggère que la vaccination contre le VPH a réduit la circulation de ces virus cancérigènes dans la population générale danoise – un phénomène connu sous le nom d’« immunité collective ».
Malgré cela, environ un tiers des femmes vaccinées restaient infectées par d’autres types de VPH associés au cancer et non couverts par le vaccin, ce qui indique qu’un dépistage continu, bien que moins intensif, pourrait rester nécessaire pour ces femmes.
Pour aller plus loin
Le vaccin contre le VPH est-il sûr à long terme ?
Près de vingt ans après l’introduction des premiers vaccins contre le VPH, des centaines de millions de personnes ont été immunisées, et les scientifiques continuent de surveiller les populations à la recherche du moindre signe d’effets indésirables graves.
Aux États-Unis, plus de 135 millions de doses de vaccins contre le VPH ont été administrées depuis 2006 – incluant le vaccin bivalent Cervarix ainsi que les vaccins quadrivalent et nonavalent Gardasil – et les données restent extrêmement rassurantes.
Bien que certaines personnes signalent des effets secondaires légers et transitoires après la vaccination – le plus souvent une douleur locale, des maux de tête ou de la fièvre – les études à grande échelle et la surveillance continue n’ont trouvé aucun lien de causalité entre la vaccination contre le VPH et des complications graves telles que des troubles de la fertilité, des douleurs persistantes ou des maladies chroniques.
Les décès signalés après la vaccination ont également fait l’objet d’examens approfondis, sans qu’aucune preuve n’établisse qu’ils étaient causés par le vaccin.
Alors que les données à long terme continuent de confirmer leur sécurité et leur efficacité, le constat scientifique est sans ambiguïté : les vaccins contre le VPH fonctionnent, ils sont sûrs et ils rapprochent le monde de l’éradication définitive du cancer du col de l’utérus.
Davantage de Linda Geddes
Recommandé pour vous